Plastikkirurgi (gresk – plastos, som betyr formet, modellert) er spesialiteten som fokuserer på rekonstruksjon og estetikk. Disse to entitetene har ofte vært adskilt i sin forståelse og bidratt til forvirring, selv blant helsepersonell, men overlapper i betydning og klinisk praksis. Lapp er vev som flyttes fra et sted til et annet sted på kroppen. Denne artikkelen forsøker å gi en forklaring på muskellapper og perforatorlapper. Begge disse hovedgruppene får blodforsyning fra én eller flere definerte arterier med deres tilhørende vener. Disse arteriene kalles stilk eller pedikkel.
Den moderne plastikkirurgi ble født under første verdenskrig med Sir Harold Gillies (1882-1960), en new zealandsk ØNH-kirurg som behandlet soldater med alvorlige og omfattende ansiktsskader (1). Som den største pionéren for ansiktsrekonstruksjon banet han vei for den estetiske kirurgien vi kjenner i dag. Rekonstruktiv kirurgi berører mange andre kirurgiske spesialiteter og fagområder (onkologi, traumatologi, medfødte tilstander med mer) hvor formålet er å bevare og/eller gjenopprette funksjon og utseende
TIMING AV KIRURGI
Det diskuteres fortsatt hvor fort rekonstruksjon bør utføres, spesielt i traumatologi. Dr. Marko Godina (1943- 86), en slovensk plastikkirurg, som gjennom sitt kliniske arbeid postulerte at rekonstruksjon med frie lapper på underekstremiteter burde gjøres innen 72 timer (2). Etter denne tidsfristen økte komplikasjonsraten betydelig. Studier har vist at denne perioden trygt kan utvides opp til 10 dager uten å nevneverdig påvirke komplikasjonsraten eller kompromittere resultatet (3,4). Dette har gitt større fleksibilitet i en travel klinisk hverdag med faktorer som begrensede ressurser og operasjonskapasitet. Introduksjon av vakuum-assistert sårbehandling (VAC) har vært viktig i denne venteperioden. Det er bred enighet om viktigheten av infeksjonsfrihet og velutført revisjon før en dekningsprosedyre.
REKONSTRUKTIVE METODER
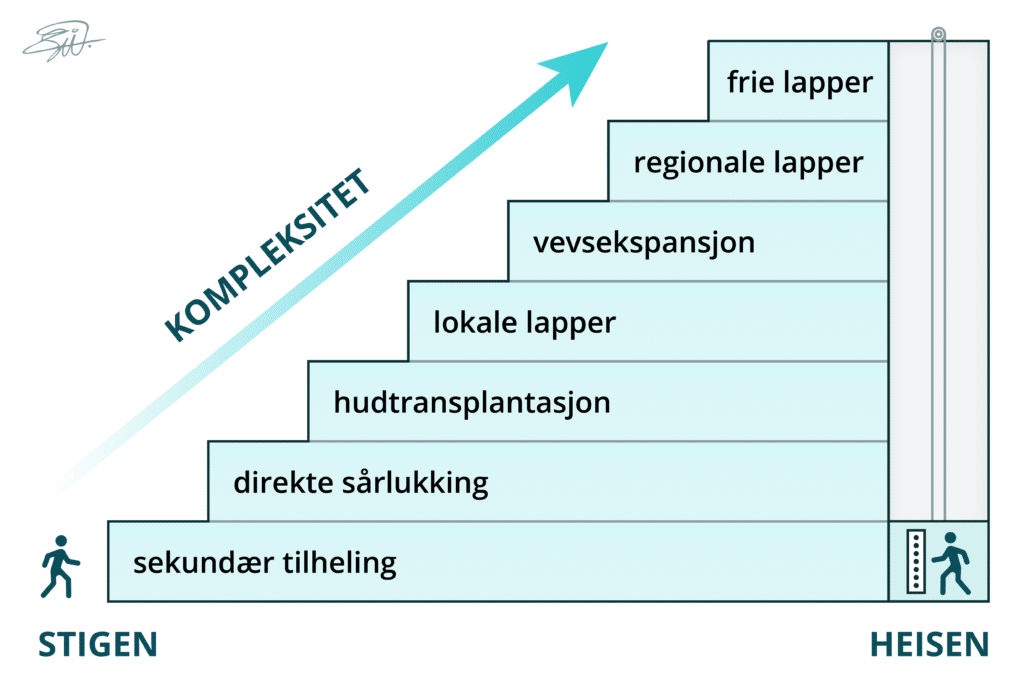
Den rekonstruktive stigen (Figur 1) har tradisjonelt veiledet kirurger ved valg av rekonstruksjonsmetode, hvor man avanserer fra nivå til nivå, basert på sårets kompleksitet, og følger prinsippet med å bruke den minst krevende teknikken. Fra den enkleste løsningen med sekundær tilheling til den mest avanserte med fri vevsforflytning og mikrokirurgi. Mellom disse ytterpunktene finnes direkte lukking (primær eller sekundær), hudtransplantasjon, bruk av lokale lapper, vevsekspansjon og regionale lapper. I løpet av de siste tiårene har trenden blitt å velge den metoden som egner seg best for den enkelte pasient, defekt og med fokus på det estetiske og funksjonelle resultatet – det man i litteraturen og klinikken beskriver som «den rekonstruktive heisen» (5,6).
HUDTRANSPLANTASJON
Hudtransplantater består enten av full eller delvis tykkelse av huden. De beskrives som frie graft, men har ingen egen vaskulær forsyning og er avhengig av neovaskularisering fra sårsengen på sin nye lokalisasjon (7). Sårsengen må være vaskularisert og infeksjonsfri. Transplantater kan derfor ikke legges direkte på ben, brusk eller sener. De skal heller ikke legges på nevrovaskulære strukturer. Paratendon, perikondrium, muskelfascie og muskel er gode sårsenger. Subkutant fettvev kan også være et alternativ (8). De innehar forskjellig donorsted-profil med hensyn til lokalisasjon og tilheling. De har en rolle også ved avansert rekonstruksjon siden de dekker muskellapper og donordefekter der det er nødvendig.
MUSKEL-LAPPER
Musklene i kroppen har ulik arteriell forsyningsmåte og kan kategoriseres. Mathes-Nahai klassifisering beskriver fem typer basert på antall pedikler og hvilke som er dominante (9). Dette er et viktig verktøy i forbindelse med kirurgisk planlegging og høsting av en lapp. Muskellapper kan høstes isolert eller med hudøy (myokutane) (Figur 2). Muskelen må dekkes med et delhudstransplantat. Hudøy kan brukes for å dekke defekt, men også for å monitorere sirkulasjon. Denne teknikken er muskelofrende og valg av donorsted er meget viktig. Den kan oppleves som gammeldags, men har likevel fortsatt verdi. For eksempel kan m. latissimus dorsi dekke veldig store defekter. Noen muskellapper høstes tynne og alle (non-innerverte) gjennomgår atrofi, noe som er fordelaktig på krevende områder, for eksempel på fotryggen hvor det trengs minst mulig fylde.
PERFORATOR-LAPPER
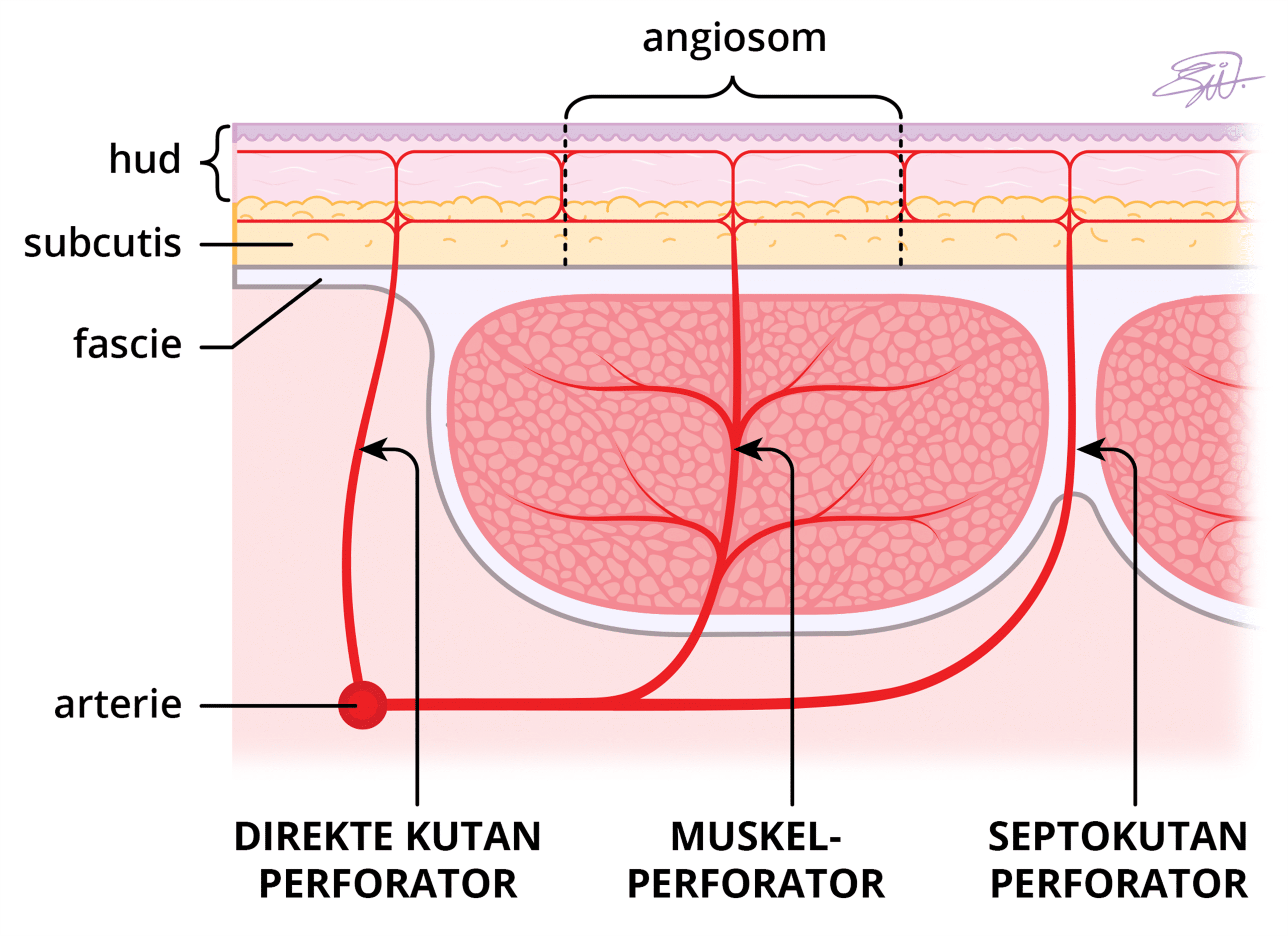
Perforatorlapper har revolusjonert rekonstruktiv kirurgi og sammen med mikrokirurgi utviklet hverandre (10,11). Disse lappene, bestående av hud og fett, baseres på perforatorer som utgår fra et dypt karsystem, og som på ulike måter penetrerer muskulatur og forsyner huden i sitt respektive angiosom (Figur 3) (12). Perforatorlapper kan inkludere muskelfascien (fasciokutane) eller kun bestå av hud og undehudsfett (kutane) (13). Denne teknikken er muskelsparende og gir betraktelig lavere donorstedmorbiditet (14). Et godt eksempel på dette er introduksjon av «deep inferior epigastric perforator» (DIEP)-lappen som brukes ved brystrekonstruksjon, hvor man tidligere brukte den myokutane rectus abdominis-lappen med vertikal eller transversal hudøy (VRAM/TRAM). Rectus-muskulaturen kan på denne måten spares og pasienten unngår assosierte komplikasjoner (for eksempel svak bukvegg, brokk, deformiteter).
BRUKSOMRÅDE
Muskel- og perforatorlapper kan brukes på to måter: regionalt, som stilkede lapper hvor de flyttes med intakt blodforsyning og stilkens lengde bestemmer forflytningsavstanden, eller som frie lapper, hvor blodforsyningen deles og reetableres på ny lokalisasjon (med mikrokirurgi og karanastomosering) (15). Det finnes i tillegg benlapper (for eksempel fra radius, scapula og fibula). Noen av disse høstes med og andre uten hudøy. Man kan inkludere nerver i vevsforflytning der det trengs på recipientstedet.
Valg av lapp avhenger av mange faktorer og er en krevende beslutning. I den kliniske hverdagen har man noen lapper man benytter oftere, såkalte «arbeidshester» og ofte er beslutningen noe enklere. Defektens størrelse, dybde, type og lokalisasjon er primære ting å ta stilling til. Hovedprinsippene er å eliminere dødrom og erstatte «likt med likt» så godt som mulig. Valg av donorsted er viktig, spesielt ved bruk av muskellapper og medfølgende funksjonstap. Videre vil pasientens karakteristika påvirke valget. Hos en pasient med aterosklerotiske eller skadede kar vil man, for å unngå anastomose-relaterte komplikasjoner, foretrekke en stilket- fremfor fri lapp.
Det finnes utallige donorsteder for muskel- og perforatorlapper. Eksemplene i tabell 1 illustrerer variasjonen og hvordan de kan brukes til ulike formål avhengig om de er stilket eller frie.
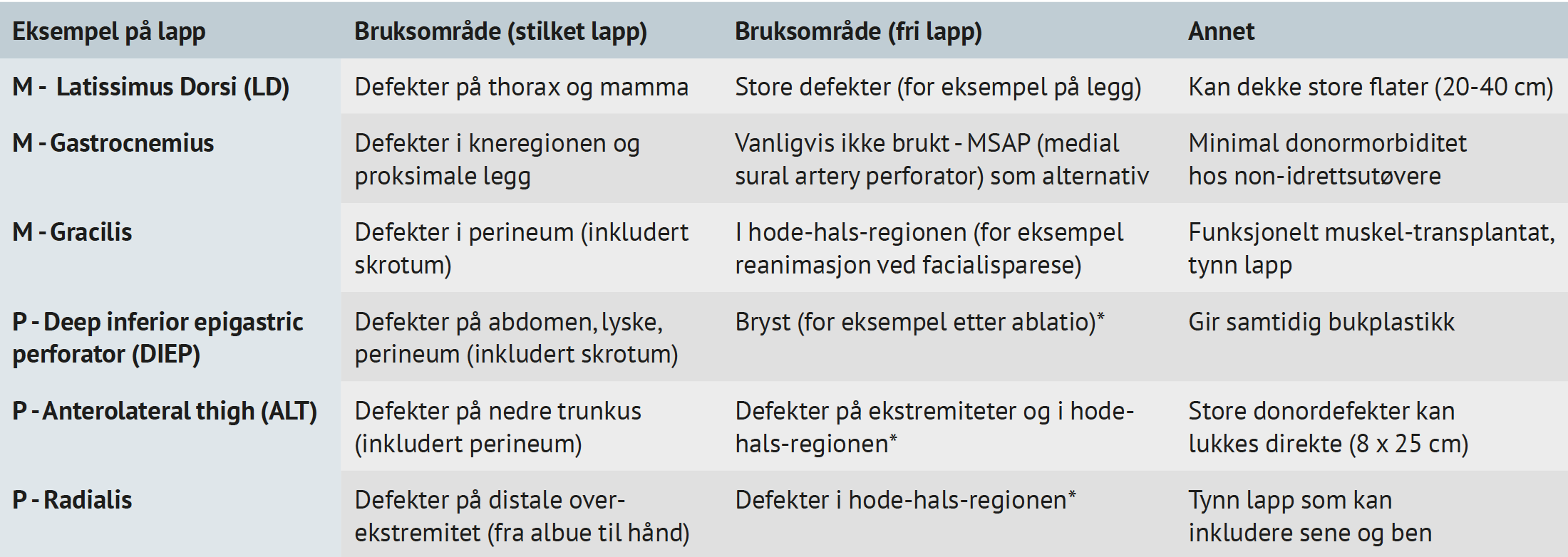
TABELL 1: Eksempler på noen muskel- og perforantlapper og noen av dets bruksområder, delt inn etter om lappen bruke som en stilket eller en fri lapp.
M = muskellapp. P = perforatorlapp. *arbeidshest
KONKLUSJON
Rekonstruktiv plastikkirurgi er et felt i stadig utvikling (16). Fra enklere teknikker som hudtransplantasjon til avanserte mikrokirurgiske lappeplastikker, er fokus rettet mot funksjon og estetikk. Forståelsen av disse ulike metodene er avgjørende for å kunne tilpasse behandlingen for den enkelte pasient.
REFERANSER:
- Solish MJ, Roller JM, Zhong T. Sir Harold Gillies: The Modern Father of Plastic Surgery. Plast Reconstr Surg. 2023;152(1):203e-204e. doi:10.1097/PRS.0000000000010279
- Godina M. Early microsurgical reconstruction of complex trauma of the extremities. Plast Reconstr Surg. 1986;78(3):285-292. doi:10.1097/00006534-198609000-00001
- Lee ZH, Stranix JT, Rifkin WJ, et al. Timing of Microsurgical Reconstruction in Lower Extremity Trauma: An Update of the Godina Paradigm. Plast Reconstr Surg. 2019;144(3):759-767. doi:10.1097/PRS.0000000000005955
- Karanas YL, Nigriny J, Chang J. The timing of microsurgical reconstruction in lower extremity trauma. Microsurgery. 2008;28(8):632-634. doi:10.1002/micr.20551
- Bennett N, Choudhary S. Why climb a ladder when you can take the elevator?. Plast Reconstr Surg. 2000;105(6):2266. doi:10.1097/00006534-200005000-00062
- Gottlieb LJ, Krieger LM. From the reconstructive ladder to the reconstructive elevator. Plast Reconstr Surg. 1994;93(7):1503-1504. doi:10.1097/00006534-199406000-00027
- Khan AZ, Utheim TP, Byholt M, et al. Skin grafting. Hudtransplantasjon. Tidsskr Nor Laegeforen. 2022;142(8):10.4045/tidsskr.21.0671. Published 2022 May 23. doi:10.4045/ tidsskr.21.0671
- Rose LF, Wu JC, Carlsson AH et al. Recipient wound bed characteristics affect scarring and skin graft contraction. Wound Repair Regen. 2015;23(2):287-296. doi:10.1111/ wrr.12267
- Mathes SJ, Nahai F. Classification of the vascular anatomy of muscles: experimental and clinical correlation. Plast Reconstr Surg. 1981;67(2):177-187.
- Hallock GG. Direct and indirect perforator flaps: the history and the controversy. Plast Reconstr Surg. 2003;111(2):855-866. doi:10.1097/01.PRS.0000040462.38363.C7
- Kim JT, Kim SW. Perforator Flap versus Conventional Flap. J Korean Med Sci. 2015;30(5):514-522. doi:10.3346/jkms.2015.30.5.514
- Yamamoto T, Yamamoto N, Kageyama T, et al. Definition of perforator flap: what does a “perforator” perforate?. Glob Health Med. 2019;1(2):114-116. doi:10.35772/ ghm.2019.01009
- Lamberty BG, Cormack GC. Fasciocutaneous flaps. Clin Plast Surg. 1990;17(4):713-726.
- Weum S, de Weerd L, Klein S et al. Behandling av bløtdelsdefekter med perforatorlapper [Soft tissue defects treated with perforator flaps]. Tidsskr Nor Laegeforen. 2008;128(3):313-315.
- Vigen A, Almeland SK, Gunnarson G. Propellerlapp – et godt alternativ til tradisjonelle muskellapper. Kirurgen 2016
- Neligan PC. The future of plastic surgery. Arch Plast Surg. 2022;49(1):1-2. doi:10.5999/ aps.2021.02278